Selbsttestung bei sexuell übertragbaren Infektionen (STI): Ein Schritt für die Digitalisierung in der Medizin
DOI: https://doi.org/10.47184/td.2024.01.05Selbsttests auf sexuell übertragbare Infektionen werden in der Praxis immer häufiger eingesetzt. Ziel davon ist meist, die Testbarrieren zu senken. Sowohl die World Health Organization als auch das Robert Koch-Institut haben diese Möglichkeit der niedrigschwelligen Testung evaluiert. Dieser Artikel gibt einen Kurzüberblick über den aktuellen Stand
Schlüsselwörter: Heimtestung, Selbstsammlung, Chlamydien, Gonorrhö, Syphilis, HIV
Sexuell übertragbare Erkrankungen (STIs – sexuell transmitted infections) umfassen alle Erkrankungen, die durch sexuellen Kontakt übertragen werden können. Im Wesentlichen handelt es sich um die Gonorrhö (Tripper), die HIV-Infektion, Syphilis, Chlamydien, Trichomonaden und auch genitale Virusinfektionen. Die Inzidenzen dieser Erkrankungen waren bislang immer relevant und steigen in der letzten Zeit sowohl in Europa als auch in Deutschland weiter an [1]. Die Gefahr, sich mit einer STI zu infizieren, steigt mit der Häufigkeit des Partnerwechsels, aber auch einmaliger ungeschützter Sexualkontakt kann zu schwerwiegenden Infektionen führen. STIs können sowohl keine oder nur wenige Symptome als auch schwere Verläufe hervorrufen. Typisch für die meisten STIs sind Entzündungsmanifestationen im Urogenitalbereich. Neben der eigenen Erkrankung besteht natürlich die Gefahr, weitere Partner:innen zu infizieren. Vor diesem Hintergrund haben die diagnostischen Tests für STIs eine besondere Bedeutung. Wegen dieser häufig schambesetzten Thematik ist eine Selbsttestung sehr im Interesse vieler betroffener Menschen. Um ihnen eine moderne, komfortable und medizinisch-professionelle Diagnostik anzubieten, werden die verfügbaren Tests heute zunehmend in ein digitales Konzept zur Befundermittlung und -kontrolle eingebunden.
Epidemiologische Größenordnungen
Chlamydien-Infektionen und Gonorrhö
Im Jahre 2021 veröffentlichten die US-amerikanischen „Centers of Disease Control and Prevention“ den Bericht über „Sexually Transmitted Disease Surveillance 2021“. Chlamydien und Gonorrhö (Erreger Neisseria gonorrhoeae) sind laut diesem Überwachungsbericht die erst- und zweithäufigsten bakteriellen sexuell übertragbaren Infektionen (STI) in den Vereinigten Staaten. Die Raten dieser STIs steigen stetig an, mit geschätzten 1,6 Mio. Fällen von Chlamydien und mehr als 700.000 Fällen von Gonorrhö allein im Jahr 2021 [2]. Für Deutschland werden die Verdachtsfälle allein mit Chlamydien auf ca. 300.000 pro Jahr geschätzt. Da für Chlamydieninfektionen wie für einige andere sexuell übertragbare Erkrankungen keine Meldepflicht besteht, kann die Anzahl der Neuerkrankungen laut Robert Koch-Institut noch deutlich darüber liegen [3]. Klinisch präsentieren sich diese beiden STIs meistens durch urethralen, vaginalen oder rektalen Ausfluss und die damit verbundenen klinischen Symptome wie Juckreiz oder Schmerzen. Nach Diagnosesicherung wird eine antibiotische Therapie verabreicht. Unbehandelte Chlamydien-Infektionen können zu fortschreitenden Infektionen der gynäkologischen und genitalen Organe führen. In der Folge ist eine Infertilität möglich. Bei Schwangeren sind Frühgeburten und die Übertragung auf das Neugeborene möglich [3].
HIV
Die aktuellen Zahlen für eine HIV-Infektion stellen sich wie folgt dar: Ende 2021 waren geschätzt 38,4 Millionen Menschen weltweit mit HIV infiziert, davon 90.800 in Deutschland. Die akute HIV-Infektion tritt zumeist drei bis sechs Wochen nach der Ansteckung auf. Sie ist durch Fieber, starken Nachtschweiß, Abgeschlagenheit, orale Ulzerationen und ggf. auch Gelenkschmerzen gekennzeichnet. Mit einer antiretroviralen Therapie (ART) kann die Virusvermehrung im Körper verlangsamt und der Ausbruch einer manifesten AIDS-Erkrankung hinausgezögert werden. In den letzten zwei Jahrzehnten wurden die antiretroviralen Medikamente stets verbessert. Dies erleichtert die tägliche Einnahme. Eine antiretrovirale Therapie erhalten in Deutschland derzeit ca. 72.000 Menschen mit bekannter HIV-Infektion, was einer Therapieabdeckung von ungefähr 92 % entspricht. Davon war bei 95 % die Therapie so erfolgreich, dass sie nicht infektiös waren [4].
Syphilis
Die weltweiten Inzidenzzahlen für die Syphilis (Lues) umfassen ca. 7 Mio. Neuerkrankungen weltweit. In Deutschland werden aktuell ca. 8.000 Neuerkrankungen pro Jahr erfasst. Nach wie vor präsentiert sich die Erkrankung häufig mit dem sogenannten Primäraffekt, der zumeist aus einer kleinen ulzerativen Hautläsion z. B. an der Glans Penis, der Vagina oder auch rektal/anal besteht. Weitere Symptome sind Lymphknotenschwellungen und mit zeitlicher Verzögerung auch Kopf- und Gelenkschmerzen. Erst in deutlich späterem Stadium können sich die gefürchteten Krankheitsstadien der Neuro-Lues und andere Manifestationen ausbilden. Bei erfolgreicher Diagnosestellung ist die Behandlung mittels spezieller Antibiotika sehr erfolgreich [5].
Weitere klinisch relevante sexuell übertragbare Erkrankungen sind die Trichomonaden und die genitalen Warzen, auf die hier nicht näher eingegangen werden soll. Einen Überblick über die diagnostischen Methoden zum Nachweis von STI-Erregern finden Sie in Tab. 1.
Tab. 1: Übersicht über sexuell übertragbare Erkrankungen (in Anlehnung an [14] und [15]).
Weitere (auch) sexuell übertragbare Erkrankungen sind u. a. HBV, HCV, Filzlaus (Pediculosis pubis) und Krätze (Scabies).
Erkrankung (Erreger) | Probenmaterial für Labor | Diagnostik der Wahl | Alternativen/Selbsttest, Bemerkungen |
|---|---|---|---|
Bakterien | |||
Syphilis, Lues (Treponema pallidum) | Blut (Primäraffekt ggf. Abklatschpräparat) | Antikörpernachweis (Abklatsch Dunkelfeldmikroskopie, NAAT) | Antikörper-Schnelltest (line assay) aus Kapillarblut; ELISA-IgG: Nachweis von immunologischem Kontakt mit Treponema pallidum; VDRL/Cardiolipin: Bestimmung der Erkrankungsaktivität (unspezifisch); ELISA-IgM (oder Blot): Erkrankungsaktivität; NAAT: eingeschränkte Sensitivität (ca. 50–70 %) |
Gonorrhö (Neisseria gonorrhoeae) | Erststrahlurin oder Abstrich (möglichst 2 bis 4 Stunden zuvor keinen Urin lassen) | NAAT; Kultur (Erreger sehr empfindlich; für Resistenzbestimmung essenziell) | NAAT als POCT; AG-Schnelltest nicht empfohlen |
Urethritis, Pelvic Inflammatory Disease (PID; entzündliche Erkrankungen des oberen Genitaltraktes der Frau) (Mycoplasma genitalum) | Erststrahlurin oder Abstrich (möglichst 2 bis 4 Stunden zuvor keinen Urin lassen) | NAAT | NAAT als POCT; AG-Schnelltest nicht empfohlen |
Urethritis, PID (Chlamydia trachomatis) | Erststrahlurin oder Abstrich (möglichst 2 bis 4 Stunden zuvor keinen Urin lassen) | NAAT | NAAT als POCT; AG-Schnelltest nicht empfohlen |
Lymphogranuloma venerum (Chlamydia trachomatis der Serotypen L1-L3) | Erststrahlurin oder Abstrich | NAAT |
|
Ulcus molle, Weicher Schanker (Haemophilus ducreyi) | Abstrichmaterial aus Ulcus | Direktpräparat (GRAM-Färbung) und Mikroskopie; NAAT | Mikroskopie hat geringe Sensitivität; Anzucht schwierig |
Parasiten | |||
Trichomoniasis; Urethritis, Vaginitis (Trichomonas vaginalis) | Vaginalsekret, Prostataflüssigkeit oder Urinsediment von 5–10 ml des Morgenurins | NAAT; mikroskopischer Nachweis in ganz | Bei Männern nur untergeordnete Bedeutung bei Prostatitis (Urethritis eher selten) |
Viren | |||
AIDS (HIV) | Blut | Antikörpertest (ELISA der 4. Generation kombiniert mit AG-Nachweis); NAAT | Antikörper-Selbsttest; NAAT als POCT |
Herpes genitalis (HSV) | nur bei klinisch unklaren Fällen: Abstrich aus Läsion (Ulcus, Bläschen) | Blickdiagnose (NAAT, Elektronenmikroskopie) | Erregernachweis im Abstrich aus Läsion (Ulcus, Bläschen) in der Regel bei typischem klinischen Bild nicht erforderlich |
Humanes Papilloma-Virus (HPV), Cervikale intraepitheliale Neoplasie (CIN) | Abstrich, Biopsie | NAAT (auf „high risk“-Typen); Histologie, (klinische Blickdiagnose) |
|
Selbsttestung
Während die verfügbaren Tests früher noch weitgehend ausschließlich von ambulanten oder stationären Gesundheitseinrichtungen angeboten und vorgenommen wurden, ist das Selbst- oder Heimtesten in der letzten Zeit, insbesondere gefördert durch die COVID-19-Pandemie, immer beliebter geworden. Es werden dabei Selbsttests mit sofortigem Testergebnis (ähnlich wie bei Schwangerschafts- und Corona-Tests) von denjenigen Tests unterschieden, bei denen das Probenmaterial an ein professionelles Labor verschickt und dort analysiert wird. Letzteres Vorgehen bezeichnet man auch als „Selbstsammlung von Proben“ [6].
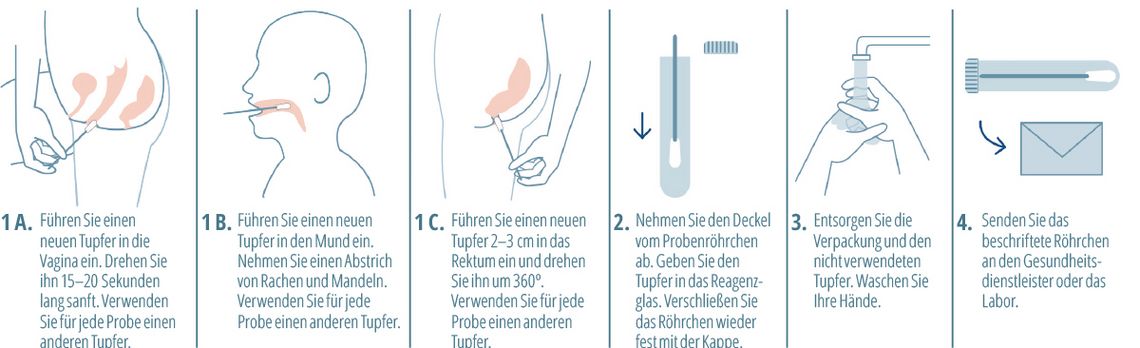
Bereits vor und während COVID-19 war diese Idee der Selbstsammlung von Proben oder des Selbsttests für STIs nicht neu. Im Jahr 2019 veröffentlichte die Weltgesundheitsorganisation (WHO) die „Consolidated Guideline on Self-Care Interventions for Health“ als ersten Teil einer geplanten Serie für verschiedene Krankheiten. Das erste Dokument konzentrierte sich auf sexuelle und reproduktive Gesundheit und Rechte. Die WHO hat die Evidenz für Selbsttests oder Probenentnahme für Gonorrhö, Chlamydien und Syphilis systematisch überprüft, einschließlich US-amerikanischer Studien, und eine Metaanalyse der verfügbaren Evidenz veröffentlicht. Auch wenn diese WHO-Guidelines insbesondere für Länder mit schwacher Infrastruktur formuliert wurden, sind die Implikationen durchaus auch für entwickelte Gesundheitsmärkte, in denen das Selbsttesten zunehmend genutzt wird, relevant. In entwickelten Ländern sollte diese Entwicklungen des Direct to Consumer Testings wissenschaftlich begleitet werden. Programme, die die Selbstsammlung von Proben ermöglichen, haben die Gesamtnutzung von STI-Testdiensten bereits vor der Pandemie deutlich erhöht [7]. Abb. 1 zeigt Beispiele für die Verwendung von Vaginal-, Pharynx- und Rektalabstrich-Selbstentnahme-Kits aus der WHO-Empfehlung zur Selbstentnahme von Probenmaterial durch Laien [8].
Bereits 2016 hatte am Robert Koch-Institut in Berlin ein Expertentreffen zum Thema „Schnelltests in der Diagnostik sexuell übertragbarer Infektionen“ stattgefunden. Hier sollten Bewertungen der Schnelltests für den Einsatz in der Infektionsdiagnostik von HIV, HBV, HCV, T. pallidum, C. trachomatis und N. gonorrhoeae in „niedrigschwelligen Einrichtungen“ unter Berücksichtigung neuer Erkenntnisse und Entwicklungen erfolgen. Eine wichtige Option, um Testbarrieren zu senken, wurde dem Einsatz von Schnelltests zugeschrieben, die als niedrigschwelliges Testangebot in Beratungsstellen angeboten werden und auch als Heimtests durchgeführt werden können. Basierend auf den in klinischen Studien evaluierten Leistungsmerkmalen sind einige HIV-, HCV- und Syphilis-Schnelltests durchaus als Point-of-Care-Test (POCT) geeignet. Für C. trachomatis und N. gonorrhoeae erreichen nur PCR-basierte POCTs eine ausreichende diagnostische Genauigkeit [9]. Es ist auch hier unbedingt zu fordern, dass die verfügbaren und neu produzierten Direct-to-Consumer-Tests wissenschaftlich ausgewertet werden und einer strengen Qualitätskontrolle (wie der In-vitro-Diagnostika-Richtlinie (IVDR)) standhalten.
US-amerikanische Laborforschung zur Äquivalenz und/oder Überlegenheit von selbstgesammelten versus vom Anbieter gesammelten Proben hinsichtlich der Testsensitivität wurde von Gaydos et al. durchgeführt [10]. Basierend auf dieser Evidenz hat die WHO 2019 eine neue Empfehlung herausgegeben: „Selbstsammlung von Proben für Neisseria gonorrhoeae und Chlamydia trachomatis sollte als zusätzlicher Ansatz zur Bereitstellung von STI-Testdiensten für Personen, die STI-Testdienste nutzen, verfügbar gemacht werden.“ Darüber hinaus gab die WHO eine neue und bedingte Empfehlung heraus: „Selbstsammlung von Proben für Treponema pallidum (Syphilis) und Trichomonas vaginalis kann als zusätzlicher Ansatz zur Bereitstellung von STI-Testdiensten für Personen, die STI-Testdienste nutzen, in Betracht gezogen werden“ [11]. Daher bestand bereits vor der COVID-19-Pandemie eine erhebliche fachliche Übereinstimmung hinsichtlich der Vorteile dieses Ansatzes.
Inzwischen hat die FDA im November 2023 einen kombinierten Gonorrhö- und Chlamydien-Test zugelassen, bei dem die interessierten Patient:innen das Testkit bestellen oder kaufen und dann zuhause die Probenentnahme (Vaginalabstrich oder Urin) auf den Weg bringen können. Das Testkit wird dann zur Auswertung an ein professionelles Labor geschickt [12].
Telemedizinische Konzepte
Die COVID-19-Pandemie hat die Entwicklung von Selbsttests und Eigenprobenentnahme für STIs beschleunigt. Auch wenn bestimmte Hindernisse, z. B. die Kosten, regulatorische Genehmigungen, Unterstützung für Labore, die diesen Service anbieten, noch nicht ganz ausgeräumt sind, könnten die Vorteile einer Selbsttestung weiter in ihrer Akzeptanz gesteigert werden und über die Pandemie hinaus bestehen bleiben.
Die Versorgungslandschaft in Deutschland steht vor großen Herausforderungen. Gerade in der Urologie, in der die medizinischen Fallzahlen bis 2030 am stärksten steigen werden, wird aufgrund des manifesten Fachkräftemangels eine große Schwachstelle im Bereich der Versorgung und Leistungserbringung entstehen [13].
Selbsttests bieten offensichtliche Vorteile in Bezug auf Privatsphäre, Vertraulichkeit, Geschwindigkeit, Bequemlichkeit und Zugänglichkeit. Sie sind „menschenzentriert“ und ermöglichen eine aktive Beteiligung an der eigenen Gesundheit. Darüber hinaus könnten Selbsttests in einem intelligent aufgesetzten hybriden Telemedizin-System in der normalen Gesundheitsversorgung als zusätzliche Informationsquelle eingebunden werden.
Innovative Anbieter bieten schon jetzt Kits für die Probenabnahme zuhause (home based sampling) z. B. zur Gonorrhö- und Chlamydien-Testung an, die in einem fachärztlich geführten Labor dann bearbeitet und ausgewertet werden. Die Ergebnisse werden in der Folge in moderne telemedizinische Konzepte eingebunden. So wird die Dienstleistung, bei der das Selbstentnahmekit an die Betroffenen nach Hause geschickt wird, um die Auswertung im Labor und die telemedizinische Bereitstellung der Analyseergebnisse ergänzt. Hierdurch entsteht gewissermaßen ein neuer Sektor in der ambulanten Medizin, bei dem die Analyseergebnisse von Labortests telemedizinisch ausgewertet und den Patient:innen mittels telemedizinischer Datenauswertung bereitgestellt und ggf. auch interpretiert werden. Die hierdurch entstehenden Chancen sind für die Gesundheitsversorgung in Zeiten der steigenden Patientenzahlen und des stark einsetzenden Fachkräftemangels sicherlich von großem Vorteil. Es wäre insofern wünschenswert, dass die Domäne der Selbsttestung weiterentwickelt wird und klassische medizinische Versorgungskonzepte zunehmend auf diese Möglichkeit der Datengenerierung und der damit verbundenen telemedizinischen Datenverarbeitung zugreifen.
Interessenkonflikte
Dr. von Büren ist Medical Director der Wellster Healthtech Group; Prof. Wülfing und Prof. Gruber sind Mitglieder des Medizinischen Beirats der Wellster Healthtech Group.